误把低血糖当酒精中毒,会出人命!
随着饮酒人数的逐年上升,急性酒精中毒在急诊工作中越来越常见。同时由于这类患者常常出现低血糖症状,如果不能早期识别纠正,有可能导致脑组织不可逆性损害,甚至危及患者生命。
醉酒倒下,患者再也没有醒过来
患者,男,36岁。因「意识不清3小时」入院。
3小时前患者被家属发现倒卧于自家地板上,呼之不应、推之不动、面色潮红、呼吸深大,呼出气中有浓重酒味,有尿失禁。
既往有酗酒史,且喜欢空腹喝酒,少吃菜,常喝醉。否认糖尿病、肝病史。
查体:
T 36.8°C,P 106次/分,R 22次/分,BP 140/70mmHg。
昏迷状态,双侧瞳孔直径3mm,对光反应迟钝,皮肤巩膜无黄染,唇甲无紫绀,颈软,颈静脉无怒张。心脏(-),两肺呼吸音清,可闻及干啰音。腹平软,肝脾未及。四肢腱反射(++),脑膜刺激征(-),病理反射未引出。
辅助检查:
血葡萄糖1.0mmol/L,血酒精280mg/dl;
血常规:WBC 12.3×109/L,N 84%,L 12%,M 3%,E 1%,Hb 116g/L,Plt 90×109/L;
动脉血气分析:pH 7.33,PaCO240mmHg,HCO3-20mmol/L,SB 2mmol/L;
尿常规正常,尿酮体(-);
头颅CT未见异常。
临床诊断:急性酒精中毒,酒精性低血糖症。
治疗经过:
立即给予静脉输注葡萄糖、纳洛酮。1小时后血糖上升至3.5mmol/L,2小时为6.6mmol/L,此后每小时测一次血糖均在正常范围。
留观后次日检查:
血生化:葡萄糖4.1mmol/L,Na+132mmol/L,K+3.3mmol/L,ALT 74U/L,AST 174U/L,CK 1133U/L,CK-MB 56U/L,ChE 9833U/L,血氨20μmol/L,血β-羟丁酸0.6mmol/L,血乳酸0.8mmol/L;
脑脊液:压力110mmH2O,白细胞0,蛋白0.32g/L,葡萄糖3.35mmo/L;
肺部CT:两肺散在小片状影。
留观后第三日检查脑电图:弥漫性θ波。考虑患者急诊室留观3天仍未苏醒,为进一步诊治收入病房。
住院后检查:
头颅CT:左侧颞叶大片低密度影(图1);
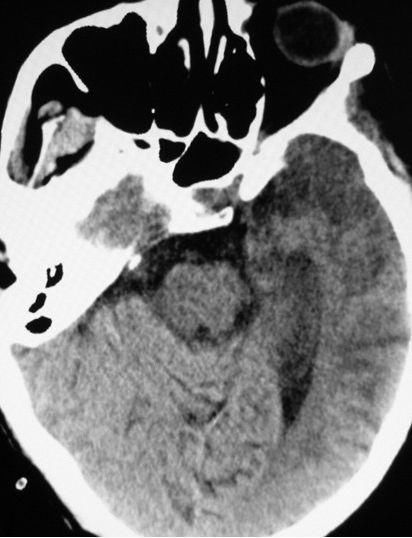 图1
图1
头颅MRI:双侧额颞枕叶可见长T2(图2)、FLAIR呈高信号异常(图3)。
 图2
图2
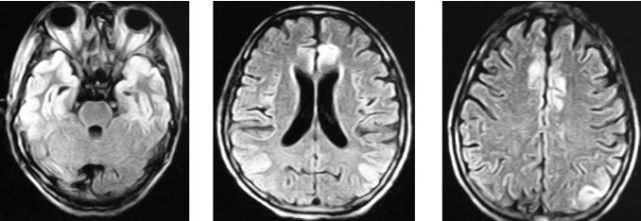 图3
图3
临床最终诊断:急性酒精中毒、酒精性低血糖症、酒精性低血糖脑病、肺部感染。
继续补充葡萄糖和大剂量B族维生素、改善脑代谢、抗感染以及对症支持治疗。
患者住院半个月,仍处浅昏迷状态。检查脑电图:全导3-6Hz低到中波幅慢波运动。
最后因经济原因,家属要求放弃治疗,自动出院。
饮酒为何引起低血糖症?
首先我们需要知道的是,在饮酒引起的低血糖症中,血糖降低的幅度与血中乙醇浓度没有明显的相关性。
酒精性低血糖症通常与这些因素有关:
酒精可以抑制肝糖原合成,乙醇在肝内氧化成乙醛、乙酸,大量辅酶I(NAD)氧化还原成还原辅酶I(NADH),导致NAD减少,使血液中的乳酸、甘油、氨基酸不能通过糖异生过程变成葡萄糖,血糖生成减少,所以血糖降低;
饮酒后,机体肾上腺素能神经兴奋和皮质醇功能增强,消耗过多的能量,葡萄糖分解代谢增快,血浆中血糖水平下降;
长期大量饮酒会引起下丘脑-垂体-肾上腺轴功能异常,交感神经系统抑制,肾上腺素类激素分泌不足,导致血糖下降;
酒精可以抑制小肠对糖分、氨基酸的吸收。加上饮酒时很少进食或不进食,而酒精本身并不提供能量,所以也会导致血糖降低。
此外,还有一个比较特殊、不常见的情况,那就是餐后酒精性低血糖症,多见于饮酒后约1~5h,主要是食物和乙醇混合后刺激大量胰岛素生成所致。
而患者一旦出现酒精性低血糖,就很容易出现低血糖脑病。
这是因为大脑本身没有糖原储备,其能量几乎100%依赖葡萄糖的供应,所以大脑对葡萄糖的依赖性极强,储备的葡萄糖只能维持30分钟。
所以,即使短暂性低血糖症脑部通常没有明显的病理改变,但反复发作、历时比较久的低血糖还是可以导致脑组织充血。如果低血糖持续超过6小时,脑细胞变性便不可逆转,出现脑水肿、中枢神经损害,遗留不同程度的神经功能损伤。
如何区分患者
是酒精中毒还是酒精性低血糖症?
当急性酒精中毒患者出现低血糖昏迷时,由于临床表现容易被醉酒状态掩盖,往往被忽视,这也是饮酒致死的重要原因之一。
所以,我们在首诊昏迷患者时,一定要追问饮酒史。尤其是对于有饮酒史的嗜睡、昏迷患者更要保持警惕,首先就要排除是否并发低血糖,千万不能因酒精所致的大脑抑制状态而忽略低血糖的可能。